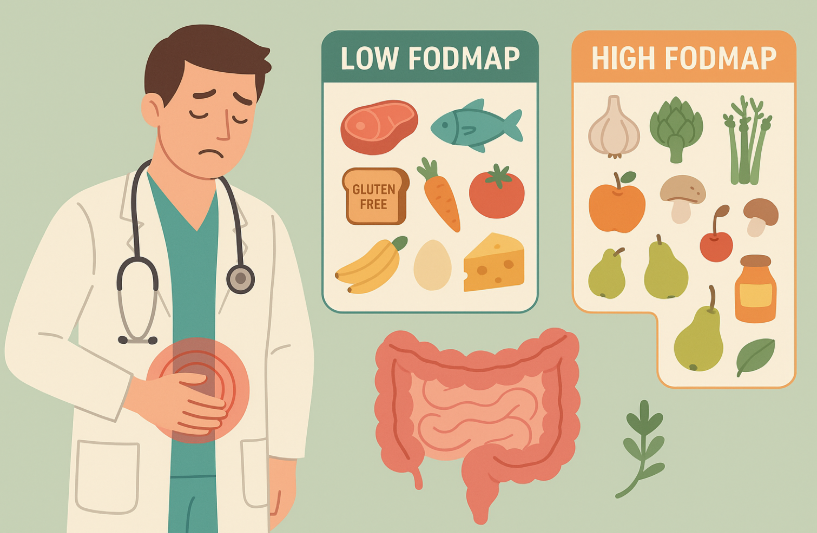
Fodmap: la soluzione naturale per dire addio ai disturbi del colon irritabile
Se soffri di gonfiore addominale, dolori intestinali e disturbi digestivi ricorrenti, potresti aver sentito parlare della dieta Fodmap. Ma cosa sono esattamente i fodmap e come possono aiutarti a ritrovare il benessere intestinale?
Fodmap: cosa è?
Il termine Fodmap rappresenta un acronimo inglese che sta per Fermentable oligosaccharides, disaccharides, monosaccharides and polyols, ovvero oligosaccaridi, disaccaridi, monosaccaridi e polioli fermentabili. Si tratta di carboidrati a catena corta presenti naturalmente in molti alimenti che consumiamo quotidianamente.
Low Fodmap: significato
quando parliamo di low FODMAP ci riferiamo a un regime alimentare che limita o elimina temporaneamente questi carboidrati per alleviare i sintomi intestinali. Questi zuccheri complessi hanno una caratteristica particolare: vengono scarsamente assorbiti nel tratto gastro-intestinale e tendono a fermentare nel colon, causando la produzione di gas e richiamando acqua nell’intestino.
Fodmap: a cosa serve?
La dieta Fodmap per il colon irritabile rappresenta oggi uno degli approcci più efficaci per gestire i sintomi della sindrome dell’intestino irritabile (IBS). Ma perché funziona così bene?
Nei pazienti con colon irritabile, l’assunzione di alimenti ricchi di Fodmap può intensificare i sintomi provocando:
- Dolore addominale e crampi intensi
- Gonfiore e distensione addominale
- Flatulenza eccessiva
- Alterazioni della motilità intestinale
- Diarrea o stitichezza
La ricerca scientifica ha dimostrato risultati sorprendenti: oltre il 75% delle persone con IBS sperimenta un significativo miglioramento dei sintomi seguendo questo protocollo alimentare per almeno una settimana.
L’alimentazione per il colon irritabile
Il percorso della dieta low Fodmap si articola in tre fasi fondamentali:
Fase di eliminazione (2-6 settimane): durante questo periodo si eliminano completamente gli alimenti ad alto contenuto di Fodmap. È importante monitorare quotidianamente i propri sintomi per valutare i miglioramenti.
Fase di reintroduzione graduale: dopo aver ottenuto il controllo dei sintomi, si reintroducono sistematicamente i diversi gruppi di Fodmap per identificare quali specifiche categorie scatenano i disturbi.
Fase di personalizzazione: si stabilisce un regime alimentare personalizzato che include solo i Fodmap ben tollerati, mantenendo una dieta il più varia possibile.
Cibi low Fodmap: cosa mettere nel carrello della spesa
Alimenti permessi (low Fodmap):
Proteine: carne, pesce, uova, tofu firm
Cereali: riso, quinoa, avena, pasta senza glutine, pane senza glutine
Verdure: carote, zucchine, spinaci, pomodori, peperoni, melanzane
Frutta: banane mature, arance, mandarini, fragole, mirtilli, kiwi
Latticini: formaggi stagionati, latte senza lattosio, yogurt senza lattosio
Condimenti: olio extravergine di oliva, aceto, erbe aromatiche fresche.
Alimenti da evitare (high Fodmap):
Verdure: aglio, cipolla, carciofi, asparagi, cavolfiori, funghi
Frutta: mele, pere, pesche, anguria, ciliegie, frutta secca
Legumi: fagioli, lenticchie, ceci, piselli
Cereali: frumento, segale, orzo in grandi quantità
Dolcificanti: Sorbitolo, mannitolo, xilitolo, miele.
I benefici scientificamente provati
Le evidenze scientifiche supportano l’efficacia della dieta Fodmap con dati impressionanti: studi recenti pubblicati su riviste mediche autorevoli dimostrano che circa il 60-75% dei pazienti con sindrome dell’intestino irritabile ottiene un miglioramento significativo dei sintomi, inclusi dolore addominale, gonfiore e alterazioni intestinali.
Questo approccio non rappresenta una dieta permanente, ma piuttosto uno strumento terapeutico per identificare i trigger alimentari personali e sviluppare una strategia nutrizionale sostenibile a lungo termine.
Quando consultare il medico
La dieta Fodmap, come qualsiasi altro regime alimentare, deve essere sempre intrapresa sotto supervisione medica o di un nutrizionista specializzato. Prima di iniziare qualsiasi modifica alimentare significativa, è essenziale:
- Ottenere una diagnosi precisa dei propri disturbi intestinali
- Escludere altre condizioni mediche che potrebbero causare sintomi simili
- Ricevere guidance professionale per evitare carenze nutrizionali
- Monitorare i progressi con un esperto.